- Przedstawiamy część pierwszą wywiadu z Małgorzatą Pawłowską, jedną z założycielek i członkinią Fundacji Serce Dziecka im. Diny Radziwiłłowej, mieszkającą od kilkunastu lat wśród nas, w Luksemburgu. O problemach dzieci z wrodzonymi wadami serca, o działaniach Fundacji na rzecz ratowania życia tych dzieci oraz o swoim własnym życiu – najlepszym przykładzie na to, że z tak trudnym wyzwaniem jak poważna choroba własnego dziecka można się zmierzyć i wyjść zwycięsko – przeczytać możecie poniżej. Tam też znajdziecie odpowiedź na pytanie, jak wspomóc działalność Fundacji Serce Dziecka oraz dlaczego to właśnie dzisiaj publikujemy część pierwszą wywiadu z Małgorzatą Pawłowską. Na część drugą zapraszamy za tydzień.
Marcin Wierzbicki: 14 lutego, Walentynki. Ludziom dzień ten kojarzy się z sercem w sposób oczywisty, choć metaforyczny. Tymczasem dziś ma miejsce coś znacznie bardziej, by nie powiedzieć somatycznie wręcz, związanego z tym jakże ważnym dla ludzkiego życia organem. Jest to Dzień Wiedzy... 
Małgorzata Pawłowska: ...Światowy Dzień Wiedzy o Wrodzonych Wadach Serca. Po raz pierwszy Dzień ten obchodzony był w 1999 roku w USA. Zainicjowała go Amerykanka Jeanne Imperati, matka dziecka ze złożoną wadą serca. Od tego czasu każdego roku przyłączało się do tej inicjatywy coraz więcej państw, w tym wiele europejskich m.in. Luksemburg, Niemcy, Francja, Wielka Brytania i Polska. W Polsce, z inicjatywy Fundacji Serce Dziecka im. Diny Radziwiłłowej już po raz czwarty będziemy nagłaśniać w tym dniu informacje o problematyce złożonych wad serca oraz możliwościach ich leczenia.
M.W.: Przyłączmy się więc i my do tej wspaniałej akcji, przybliżając naszym czytelnikom szereg zagadnień związanych z tym niebagatelnym problemem. W moim mniemaniu, o ile w świadomości społecznej istnieje przekonanie, że wada serca to poważny problem medyczny, o tyle wiedza o przyczynach, zagrożeniach, a przede wszystkim szansach na przeżycie pacjenta z wadą serca, jakie daje obecna medycyna, nie jest duża.
M.P.: To fakt. Wada serca kojarzy się najczęściej z tzw. dziurkami w sercu, czyli ubytkami w przegrodach międzyprzedsionkowej i/lub międzykomorowej oraz z wadami zastawek serca. Może dlatego, że tego typu przypadki są wykrywane i leczone z dużym powodzeniem od lat. Niewiele osób ma jednak świadomość, że w chwili obecnej możliwe jest również leczenie wielu złożonych wad serca, polegających na braku całej części serca – np. prawej lub lewej komory, na niedorozwoju dużych fragmentów głównych naczyń serca – aorty i tętnicy płucnej – lub na ich odwróceniu, a także wielu innych. Wydawałoby się, że dziecko mające tak zdeformowane serce teoretycznie nie powinno żyć. I tak było zaledwie kilkanaście lat temu. Dziś, dzięki ogromnemu postępowi, jaki dokonał się w kardiochirurgii dziecięcej, dzieci nawet z bardzo złożonymi wadami serca mogą być leczone, a ich późniejsze życie wcale nie tak bardzo musi się różnić od „normalnego”.
Przykładem jest moja córka Marta, która urodziła się niecałe 7 lat temu bez lewej komory serca. Wada ta nosi nazwę Zespołu Niedorozwoju Lewego Serca (HLHS). Najstarsze żyjące osoby z tą właśnie wadą mają po około 20 lat w USA, a w Europie po zaledwie kilkanaście. Wcześniej wszystkie dzieci umierały w kilka dni po urodzeniu. Gdyby to moja starsza, mająca dziś 19 lat, córka urodziła się z HLHS – nie miałaby żadnych szans na przeżycie.

Z Martą nad polskim Bałtykiem
Niestety o ogromnym postępie w kardiochirurgii dziecięcej wie nadal bardzo niewiele osób i to nie tylko rodziców, ale także lekarzy spoza tej wąskiej specjalizacji. Kiedy 7 lat temu, będąc w 24 tygodniu ciąży (koniec 6 miesiąca), dowiedziałam się, że Marta ma HLHS, lekarz, w dobrej wierze, zapytał mnie: „to kiedy się spotykamy na zabiegu?”. Nie widział żadnych szans uratowania mojej córki! Jego zdaniem kontynuowanie ciąży oznaczało krzywdę dla mnie i mojego dziecka, które po narodzinach miało czekać tylko cierpienie i nieuchronna śmierć. Nie chciał nawet określać ewentualnych szans Marty na przeżycie, bo były wg niego bliskie zeru. Nie umiał też wskazać lekarza, który podjąłby się ewentualnego leczenia.
Proponowana przez niego opcja była dla mnie nie do zaakceptowania. W mojej świadomości równałoby się to z zabójstwem. Marta miała już 6 miesięcy, ważyła ponad pół kilograma, była w pełni ukształtowanym dzieckiem... Gdyby się w tym momencie urodziła jako wcześniak (oczywiście bez chorego serca) – miałaby spore szanse przeżycia. W takiej sytuacji kwestie prawne, dopuszczające aborcję w Luksemburgu czy we Francji, nie miały dla mnie żadnego znaczenia.
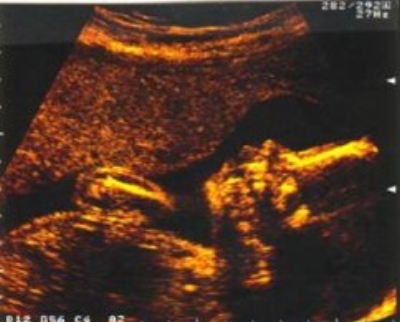
Zdjęcie USG Marty wykonane w trakcie badania,
podczas którego dowiedziałam się o jej wadzie serca.
Ponad miesiąc szukałam ratunku dla Marty, a wszystkie informacje o podobnych przypadkach, jakie udało mi się odnaleźć, kończyły się słowami „dziecko zmarło”. W końcu, dzięki przyjacielowi z Polski, dotarłam do pani prof. Marii Respondek-Liberskiej z Zakładu Diagnostyki Wad Wrodzonych ICZMP w Łodzi. To ona tchnęła we mnie nadzieję, mówiąc, że w ich szpitalu dzieci z HLHS są z powodzeniem leczone chirurgicznie. To pani profesor skierowała mnie do specjalisty w Paryżu – prof. Laurent Fermont. Dodam, że w Luksemburgu nie było wtedy nawet jednego kardiologa dziecięcego, a kardiolog z Metz, który potwierdził wadę, o możliwości leczenia w Paryżu niestety mi nie powiedział. A wszystko to miało miejsce zaledwie 7 lat temu! Dreszcze mnie ciągle przechodzą na myśl, że gdyby wada serca Marty nie została wykryta prenatalnie, urodziłaby się w Luksemburgu i najprawdopodobniej kilka dni później by tu umarła. Na szczęście dzięki diagnozie prenatalnej mieliśmy trzy miesiące na znalezienie ratunku.
Znam jednak wiele matek, które dowiedziały się o podobnej lub innej złożonej wadzie serca u swojego dziecka tuż po porodzie. Miały zaledwie kilka godzin lub, przy dużej dozie szczęścia, dni na dotarcie do kardiochirurga dziecięcego w którymś z wysoko wyspecjalizowanych szpitali. Siniejące, tracące oddech dziecko, bezradni lekarze nieumiejący mu pomoc, transport karetką lub samolotem do często bardzo odległego szpitala, strach, bezradność i rozpacz... To słowa, które często słyszałam i niestety nadal słyszę.
M.W.: …nawet dzisiaj?
M.P.: …nawet dzisiaj!
W Luksemburgu nadal nie ma i raczej nie będzie możliwości kardiochirurgicznego leczenia wad serca. Nie ma tu ani jednego kardiochirurga dziecięcego. Na szczęście większość wad serca diagnozowana jest prenatalnie, a pracująca obecnie w Luksemburgu pani kardiolog Kerstin Wagner jeszcze w ciąży kieruje kobiety do szpitali w Brukseli, Paryżu lub w Niemczech. Bo „transport” dziecka w brzuchu matki do miejsca leczenia to najlepsze, co można dla niego zrobić.
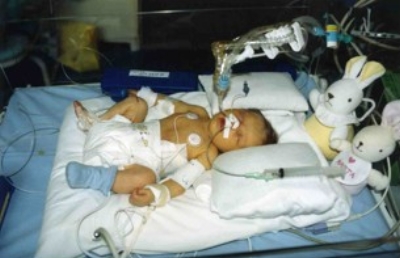
Marta w drugiej dobie po pierwszej operacji. Ma 6 dni.
W Polsce wady serca też są leczone tylko w kilku dużych ośrodkach: Łodzi, Warszawie, Krakowie, Poznaniu, Zabrzu, Katowicach i Wrocławiu. W marcu ma być otwarta także kardiochirurgia dziecięca w Gdańsku. Trzeba jednak pamiętać, że nie wszystkie wady złożone są w każdym z tych ośrodków leczone. Np. wada mojej Marty (HLHS) leczona jest jedynie w Łodzi, gdzie pracuje znakomity specjalista – prof. Jacek Moll, oraz w nielicznych przypadkach w Katowicach, gdzie operuje dr Jacek Pająk. Pozostałe ośrodki planują rozpoczęcie leczenia tej wady, ale to pewnie jeszcze trochę potrwa.
Dlatego rodzice z ogromnym bólem i żalem przyjęli wiadomość o wyjeździe z ośrodka w Krakowie-Prokocimiu światowej sławy kardiochirurga dziecięcego – prof. Edwarda Malca. Jeszcze kilka miesięcy temu operował on z powodzeniem w Polsce dzieci nie tylko z HLHS, ale wieloma tak złożonymi wadami serca, że nawet inni specjaliści nie widzieli możliwości ich korekcji. Niestety z przyczyn od niego niezależnych, które w skrócie można określić „polskim piekłem”, prof. Malec zmuszony był opuścić Polskę i pracuje obecnie w klinice w Monachium, gdzie mimo ogromnych kosztów finansowych podążają za nim jego mali pacjenci. Miejsce prof. Malca w Krakowie zajął bardzo dobry kardiochirurg, prof. Janusz Skalski, aczkolwiek tego typu wad, jaką ma Marta, w tym ośrodku praktycznie się teraz nie leczy.

Prywatne spotkanie z prof. Edwardem Malcem
i dr Katarzyną Januszewską w Monachium
Mówiąc o polskich ośrodkach, chciałabym też wymienić kilku innych bardzo dobrych polskich kardiochirurgów dziecięcych: prof. Bohdana Maruszewskiego i doc. Piotra Burczyńskiego (IPCZD w W-wie), prof. Macieja Karolczaka (szpital na Działdowskiej w W-wie) oraz prof. Michała Wojtalika z Poznania. A to przecież jeszcze nie wszyscy.
Jak już jednak wspomniałam wcześniej, wszyscy ci lekarze pracują w dużych centrach medycznych. Jeśli więc na przykład chore dziecko rodzi się gdzieś, powiedzmy, w Białostockiem czy w Rzeszowskiem – może nie zdążyć dojechać do oddalonej o setki kilometrów kliniki, o ile lekarze i rodzice nie posiadają informacji o wadzie i możliwościach jej leczenia. Każda stracona minuta powoduje wtedy spadek szans na uratowanie dziecka. Miałam kontakt z rodzicami, których dzieci umarły, bo albo nikt nie wiedział, że można je uratować, albo zostały zbyt późno zdiagnozowane. Szczególnie pamiętam dwie sytuacje – dziecka, które zmarło w podkrakowskim szpitalu, ponieważ nikt z lekarzy nie wiedział, że w pobliskim Krakowie tego typu wady serca się leczy, oraz innego, które zostało zdiagnozowane zbyt późno i kiedy w 9 dobie życia doleciało w końcu do Łodzi, to prof. Moll nie mógł już nic dla niego zrobić. Za każdą taką historią stoi tragedia dziecka i jego rodziny. A można było jej uniknąć.
Dlatego tak ważne jest dla nas, rodziców dzieci z wadami serca, żeby w tym dniu – 14 lutego, obudzić świadomość ludzi. Żeby wiedzieli, gdzie w nagłej potrzebie będą mogli znaleźć informację na temat wad serca dla siebie czy swoich znajomych. Po to też m.in. założyliśmy naszą Fundację, po to stworzyliśmy stronę internetową i forum. Dziś wystarczy wpisać w google hasło „wrodzona wada serca”, żeby natychmiast dotrzeć do potrzebnych informacji, gdy zaistnieje taka potrzeba. Działając w Fundacji, staramy się również dotrzeć do lekarzy – brać udział w kongresach organizowanych dla położników, ginekologów i lekarzy pierwszego kontaktu, informując ich, że takie wady naprawdę mogą być z powodzeniem leczone i że warto walczyć o nasze „serduszkowe” dzieci.

Tylko dwoje z tych dzieci nie ma wady serca.
M.W.: Czy wady serca wykrywane są przy rutynowych badaniach w czasie ciąży i czy matka obawiająca się tego typu problemu u swojego dziecka musi zgłosić się na jakieś specjalne badanie?
M.P.: Teoretycznie doświadczony położnik powinien wykryć nieprawidlowości w budowie serca i skierować matkę do specjalisty od diagnostyki prenatalnej. Niestety nadal bardzo wielu lekarzy w Polsce nie jest do tego właściwie przygotowanych – brak odpowiedniego przeszkolenia, sprzętu. Osobami, które mogę z czystym sumieniem polecić, są zaledwie trzy kobiety – pani prof. Maria Respondek-Liberska z Łodzi, pani dr Joanna Dangel z Warszawy oraz pani dr Agata Włoch z Zabrza. Nie tylko doskonale potrafią zdiagnozować wadę, ale prowadzą także szkolenia dla lekarzy – tym, którzy posiądą wymagane umiejętności, przyznawany jest specjalny certyfikat Sekcji Echokardiografii i Kardiologii Prenatalnej. Niestety w skali Polski takich lekarzy jest nadal niewielu.
Wada serca Marty została zdiagnozowana prenatalnie właśnie w dużym stopniu dzięki postawie prowadzącego mnie położnika. Nie udało mu się za pierwszym razem wykonać amniopunkcji, a ja, mając świadomość zagrożenia, nie zgodziłam się na kolejną. Postanowił więc wysłać mnie na tzw. USG połówkowe do specjalistki od diagnostyku USG, pani dr Sylvie Husson-Brunet (przyjmuje na Limpertsbergu). I to ona zdiagnozowała wadę po trwającym ponad 30 min. USG całego dziecka i wszystkich jego organów. Co więcej, pozwoliła mi opuścić swój gabinet dopiero po telefonie do mojego męża oraz umówieniu nas na konsultację u kardiologa dziecięcego w Metz, która miała miejsce jeszcze tego samego dnia. Czy mój ginekolog zauważyłby wadę? Nie wiem. Widziałam jak później, robiąc USG Marty, dokładnie przyglądał się opisowi od dr Husson, czytając go linijka po linijce.
Wiele matek nie ma jednak tyle szczęścia co ja. Znam niejedną, która przez cały czas ciąży otrzymywała wyniki USG z opisem „serce czterojamowe” (czyli dwa przedsionki, dwie komory), gdy tymczasem u ich dziecka brakowało jednej komory.
M.W.: Czyli we wczesnym rozpoznawaniu wrodzonych wad serca diagnostyka prenatalna jest niezwykle istotna?
M.P.: Oczywiście. Tym bardziej, że nie udało się do tej pory określić przyczyn powstawania tego typu wad. Na świecie rodzi się ok. 1% dzieci z wszelkiego rodzaju wadami serca, a więc 1 na 100 noworodków wymaga w różnym stopniu leczenia. Z tej liczby pięcioro dzieci wymaga operacji w pierwszym roku życia, a dwoje już w pierwszym miesiącu. Problem może dotknąć każdą rodzinę i to niezależnie od wieku matki. Dzięki prenatalnemu zdiagnozowaniu wady dziecko ma jednak możliwość urodzić się w ośrodku referencyjnym, a tym samym od pierwszych chwil życia znaleźć się pod opieką specjalistów mogących mu pomóc. Również rodzice mają czas na psychiczne, a w przypadku Polski również i finansowe przygotowanie się do narodzin takiego dziecka.
Nie będę ukrywała jednak, że diagnostyka prenatalna to dla mnie osobiście również bardzo poważny dylemat. Bo obserwując statystyki, zdaję sobie sprawę, że dzieci takie jak moja Marta praktycznie w Luksemburgu czy we Francji się nie rodzą. Ich rodzice wybierają drogę, którą również i mi proponowano. Czyli diagnostyka prenatalna w praktyce może oznaczać też aborcję.
M.W.: Ale przecież to powinno zupełnie inaczej działać. Matka, której dziecko zostało tak zdiagnozowane, powinna być zupełnie inaczej prowadzona w ciąży!
M.P.: To zależy od nastawienia społeczeństwa. Mówię to bez podtekstów: my – dobrzy, oni – źli, gdyż uważam, że w podobnej sytuacji każdy ma prawo wyboru i należy to prawo szanować. Mój ginekolog był bardzo zaskoczony decyzją, którą podjęłam. Mówił mi, że matki decydują się na aborcję z dużo mniej poważnych powodów. Kiedyś trafili mu się rodzice, którym odmówił aborcji, gdyż prosili o nią z… powodu braku małego palca u ręki dziecka!!! A u mojego dziecka brakowało przecież połowy serca. I to tej najważniejszej, czyli lewej! Wierzę jednak mocno, że my, Polacy, tak lekkomyślnie nie podchodzimy do tego typu problemów; potrafimy i chcemy podjąć walkę o chore dziecko. Dlatego mimo wątpliwości popieram i namawiam przyszłe matki do diagnostyki prenatalnej. Bo wiem, że właśnie dzięki prenatalnemu wykryciu wady serca moje dziecko żyje.
Wczesne wykrycie wady serca u dziecka pozwala też jego rodzicom przygotować się psychicznie do jego przyjęcia i zaakceptowania zupełnie nowej sytuacji. Mają możliwość dowiedzieć się więcej o samej wadzie, porozmawiać z lekarzami o proponowanym leczeniu, a także poznać dzieci, które urodziły się z podobnym problemem.
Ważną kwestią jest też możliwość przygotowania się od strony finansowej. W Luksemburgu kasa chorych zwraca praktycznie wszystkie koszty i to nie tylko leczenia, ale również za przejazdy do szpitala, hotel i jedzenie dla jednego z rodziców podczas pobytu z dzieckiem w szpitalu. Oczywiście są limity, ale stosunkowo wysokie, a przy posiadaniu dodatkowego ubezpieczenia w CMCM zwracane jest wszystko, co do jednego euro. Natomiast rodzice w Polsce, którzy muszą opłacić swój dwu-, trzymiesięczny pobyt z dzieckiem w szpitalu w Łodzi, Warszawie czy Krakowie, stają przed ogromnym dylematem – bardzo często ich na to po prostu nie stać. A NFZ nie zwraca nawet jednej złotówki! Jeżeli więc za jakiś kąt (czasami jest to tylko łóżko w zbiorowym pokoju) muszą zapłacić 20–30 zł, drugie 20 zł muszą wydać na jedzenie, a dochodu miesięcznego mają 1000–2000 zł i gdy w domu zostało 1–2 dzieci… to są potworne dylematy.
Często z mężem rozmawiamy o takich sytuacjach, nie mogąc pogodzić się ze swego rodzaju „kołtuństwem” panującym w Polsce. Ludzie słyszą „antykoncepcja – NIE, aborcja – NIE…”, a później zostawiani są sami sobie ze wszystkimi problemami dotyczącymi chorego dziecka. Co więcej, trudno im się dostać z dzieckiem na badania i operacje. Bo kolejki są wielomiesięczne. Często dzieci tak długo czekają na termin operacji, że robione są one w chwili, gdy stan dzieci jest już określany jako zagrożenie życia. A jednocześnie rodzicom chcącym skorzystać z leczenia w krajach unijnych NFZ odmawia wydania formularza E112, bo leczenie w Polsce jest „teoretycznie” możliwe. Zaledwie 10 dni temu mieliśmy sytuację, która do głębi nas poruszyła. Matka oczekująca dziecka z HLHS była umówiona na poród w Łodzi. Gdy nadszedł termin, w którym powinna przenieść się do Łodzi, by bezpiecznie oczekiwać na poród, okazało się, że nie mogą jej przyjąć z powodu braku miejsc. Co gorsza prof. Moll był w tym czasie na kongresie w USA. Również dr Pająk był nieobecny. Stres spowodował, że kobieta zaczęła nagle rodzić. Karetką przewieziono ją z Wejherowa do Gdańska, gdzie przyszedł na świat Oliwerek. Ale lekarze nie umieli mu pomóc, rozkładali bezradnie ręce. Przetransportowali jedynie chłopca do Krakowa. I gdyby rodzice Oliwera nie wzięli spraw w swoje ręce, nigdy nie dojechaliby do prof. Malca do Monachium. Dziś ich syn jest już po operacji, a jego szczęśliwa mama może go przytulić. Tylko, że to wszystko kosztowało dużo pieniędzy i dwoje młodych ludzi przez lata będzie spłacać długi zaciągnięte na karetkę na lotnisko i z lotniska, samolot oraz operację. To absurd!
Wyjeżdżając z Polski 17 lat temu, od samego początku planowaliśmy z mężem powrót. Jesteśmy i czujemy się Polakami. Nigdy nie zdecydowaliśmy się na zmianę obywatelstwa. Mieliśmy wrócić właśnie w tym roku – starsza córka rozpoczęła studia w Anglii, a Marta skończy niedługo 7 lat. Mogłaby więc iść do pierwszej klasy już w Polsce. Jednak obawa o jej życie spowodowała, że nasz powrót do Polski stał się niemożliwy. Właśnie ze względu na ogromne różnice miedzy NFZ i luksemburskimi kasami chorych. Nie chcemy być kolejnymi rodzicami, którzy są zmuszeni żebrać o życie dla własnego dziecka.
M.W.: W Luksemburgu dziecko objęte jest lepszą opieką ze strony kas chorych. Jednak, jak już wiemy, tutaj dziecka z taką wadą nie wyleczą. Jeśli nie tu, to gdzie – w Paryżu?
M.P.: Mamy o tyle komfortową sytuację, że w Luksemburgu pracuje dziś specjalistka od kardiologii dziecięcej – wspomiana już przeze mnie wcześniej pani dr Kerstin Wagner. Jej kwalifikacje, a także podejście do pacjenta i rodzica oceniam bardzo wysoko. Moja Marta prowadzona jest na zasadzie rotacji przez dwóch kardiologów – panią dr Wagner w Luksemburgu oraz prof. Damien Bonnet w szpitalu Necker Enfants Malades w Paryżu. Raz jesteśmy u pani doktor tutaj, a na kolejną konsultację jedziemy do Paryża. Lekarze wymieniają między sobą raporty po każdej z wizyt (ich kopie wysyłane są także do pediatry Marty i do nas) i wiem, że nigdy nie zdarzyła się sytuacja, żeby prof. Bonnet zakwestionował sugestie i ewentualne zmiany w leczeniu Marty wprowadzone panią doktor. Mogę z czystym sumieniem polecić panią dr Wagner. Co więcej, powierzając jej opiekę nad dzieckiem, można być pewnym, że skieruje je w razie konieczności operacji do jednego z najbliższych nam ośrodków specjalistycznych, czyli do Brukseli, Paryża lub Kolonii. Zajmie się również sporą częścią tzw. spraw papierowych związanych z transferem dziecka za granicę, na co trzeba uzyskać zgodę kasy chorych, czyli tzw. formularz E112 (w przypadku wad serca wydawany jest bez problemów). Dzięki dr Wagner rodzice mogą być też spokojni o opiekę kardiologiczną nad dzieckiem po powrocie do Luksemburga.

Kontrolne badanie echokardiograficzne u dr Kerstin Wagner w Luksemburgu
M.W.: Czy przy obecnym stanie medycyny możemy powiedzieć, że operacja taka daje szanse małemu pacjentowi na stuprocentowy powrót do zdrowia i pełnej sprawności fizycznej?
M.P.: To oczywiście zależy od typu wady serca. Np. brak lewej komory serca u mojej Marty wyklucza możliwość 100% eliminacji wady. Tej komory po prostu żadna operacja nie jest w stanie odtworzyć. Upraszczając nieco, można powiedzieć, że podczas trzyetapowego leczenia kardiochirurgicznego lekarze przekształcili jej serce w jednokomorowo-jednoprzedsionkowe, a dla brakującej części serca stworzyli rodzaj „obejścia”, przez które krew ma możliwość powrotu z ciała do płuc bez przepływania przez serce. Taką korekcję określa się jako paliatywną.
Czy w ten sposób „naprawione” serce wystarczy na długie lata? Trudno powiedzieć. Mówiłam już na wstępie, że operacje tej wady przeprowadzane są stosunkowo od niedawna. Mimo że przyszłość jest nieznana, obserwowany dalszy postęp w kardiochirurgii dziecięcej napawa rodziców dużo większym optymizmem niż kilka lub kilkanaście lat temu. Dla mnie najważniejsze jest, że wbrew wcześniejszym tak złym prognozom Marta oraz wiele dzieci z podobnymi lub równie złożonymi wadami serca funkcjonuje naprawdę normalnie. Mają szczęśliwe dzieciństwo podobnie jak ich rówieśnicy. Ograniczenia? Są…, ale jak dotychczas mało uciążliwe. Oczywiście Marta nigdy nie będzie mogła wyczynowo uprawiać sportu. Nie będzie też mogła nurkować ani przekraczać wysokości 2000 m n.p.m. Nie jest to jednak dla nas dużym problemem – na narty jeździmy po prostu w niższe Alpy (uśmiech). Marta uwielbia rower, pływa, szaleje na gimnastyce. A z niedawnych wakacji zimowych w Austrii wróciła z brązowym medalem za zjazd na czas w slalomie (trzeci czas w grupie ok. 40 dzieci).

O takim „brązie” marzy niejedno dziecko
W przypadku mniej złożonych wad serca możliwa jest pełna korekcja anatomiczna, czyli przywrocenie sercu prawidłowej budowy i funkcjonowania. W tych sytuacjach prognozy na przyszłość są z całą pewnością jeszcze dużo lepsze, a także lepiej poznane, ponieważ wady te operuje się od dłuższego już czasu.
__________________________
Poniżej zamieszczamy podstawowe informacje o Fundacji. Więcej szczegółów odnaleźć można na podanej poniżej stronie internetowej. Zapraszamy jednocześnie do lektury części drugiej wywiadu, którą opublikujemy na naszym portalu w przyszłym tygodniu.
im. Diny Radziwiłłowej
ul. Relaksowa 58; 02-796 Warszawa
tel. 605-882-082; e-mail: fundacja@sercedziecka.org.pl
www.sercedziecka.org.pl
Nr konta: Bank Millennium 17 1160 2202 0000 0000 8297 2843
(Swift BIGBPLPW)
